
Клинические и клинико-фармакологические подходы и рекомендации
Клинические и клинико-фармакологические подходы и рекомендации. Показаниями к лечению гипотензивными препаратами больных старших возрастов с рассматриваемой систолической гипертонией являются субъективные и объективные (кроме самого повышения давления) симптомы гипертонии: головная боль, головокружение, одышка и другие объективные признаки левожелудочковой недостаточности на фоне явного повышения систолического давления - порядка 180 мм рт. ст. и выше. При выраженности указанных расстройств гипотензивную терапию можно начинать и при уровне 160 мм рт. ст. и ниже. В случаях бессимптомного или малосимптомного течения формальным рубежом, при котором целесообразно начинать лечение гипотензивными средствами, является систолическое давление 200 мм рт. ст. [Harris R., 1976]*. Явно показано лечение гипотензивными средствами больным с лабильно-кризовым течением заболевания (их не следует смешивать с гиперреакторами с подъемом артериального давления по систолическому типу, когда никакая гипотензивная терапия не показана - см. главу III). В случаях подъема систолического давления не выше уровня 160-180 мм рт. ст. при практически бессимптомном и относительно стабильном течении заболевания гипотензивная терапия не показана (или мало показана), уровень 180-200 мм рт. ст. в этом случае является "переходным".
* (Если проводить аналогию с приведенными ориентирами к началу гипотензивной терапии по уровню диастолического давления, то считается, что подъем систолического давления на каждые 30 мм рт. ст. эквивалентен подъему диастолического на 10 мм рт. ст.)
Одним из основных противопоказаний к гипотензивной терапии является старческая деменция [Caird F. I., 1963] из-за большого риска усугубить ее в связи с возможным падением кровоснабжения мозга. Относительным противопоказанием можно считать перенесенный инсульт и другие проявления хронической ишемической болезни мозга, хотя мнения при этом расходятся. Так, Э. Мелье и Д. Фойгт (1972), R. Harris (1976) не считают данные состояния противопоказанием к лечению, а Y. M. Traub с соавт. (1979) относят их к противопоказаниям. R. D. Kennedy (1976) рассматривает данный вопрос в дискуссионном плане.
Примерно так же обстоит дело при наличии у больных хронической ишемической болезни сердца (постинфарктный кардиосклероз, стенокардия и др.) на фоне стенозирующего атеросклероза коронарных артерий. Вопрос о гипотензивной терапии систолической гипертонии в острой стадии инсульта и инфаркта миокарда, когда систолическое давление остается повышенным, требует специального изучения. Хроническая почечная недостаточность может быть противопоказанием для гипотензивной терапии, но при рассматриваемой систолической гипертонии этот вопрос не очень актуален, так как почечная недостаточность при ней наблюдается редко, в основном у больных сахарным диабетом в случае сочетания систолической гипертонии и нефропатии. У больных с наклонностью к ортостатическому коллапсу, который в старших возрастах бывает нередко от различных причин [Johnson R. H., 1976], гипотензивная терапия может быть достаточно опасной.
При лечении больных склеротической систолической гипертонией приходится также учитывать такие особенности постаревшего организма, как наклонность к депрессивным состояниям, паркинсонизму, снижению барорецептивпых рефлексов, повышенную чувствительность к гипокалиемии, так как ряд гипотензивных лекарственных средств действует в этих же направлениях.
Снижение метаболизма и экскреции лекарственных веществ, связанную и не связанную с этим повышенную чувствительность к лекарствам у лиц старших возрастов необходимо учитывать при выборе доз. При прочих равных условиях дозы желательны меньшие.
В одной из последних публикаций обобщающего плана A. V. Chobanian (1982) следующим образом суммирует показания и противопоказания к гипотензивной медикаментозной терапии у больных старших возрастов с систолической гипертонией. Показания: систолическое давление 180 мм рт. ст.; если есть осложнения - сердечная недостаточность, церебральный геморрагический инсульт, почечная недостаточность - или сопутствующая стенокардия, то терапия показана или противопоказана. Противопоказания: систолическое давление 180 мм рт. ст., нет указанных осложнений; преходящие нарушения мозгового кровообращения, периферическая сосудистая недостаточность, отсутствие хорошего ответа на "мягкие" гипотензивные препараты или наличие побочных эффектов при их применении.
Интерес представляет сама попытка систематизации, хотя некоторые пункты спорны, схема неполная и ее можно использовать лишь с учетом всего изложенного ранее.
Лечение больного начинается с общих мероприятий. Психическое успокоение больного - одно из первых. В лечении данных больных значение успокоения доказывается рядом фактов. Например, артериальное давление через 3 ч после поступления в больницу (без приема медикаментов) значимо падает: систолическое в среднем на 15%, диастолическое на 7% в сравнении с исходным при поступлении. В дальнейшем повышенное давление на фоне общего госпитального режима продолжает спонтанно понижаться у многих больных. Так, на второй день пребывания в стационаре артериальное давление в сравнении с моментом поступления снижается примерно у 2/3 больных, при этом у каждого шестого до нормы. На 7-10-й день по сравнению с уровнем на 2-3-й день артериальное давление спонтанно снижается более чем у половины больных, при этом доходит до нормы у каждого четвертого из всех госпитализированных.
(Факт спонтанного снижения давления у больных склеротической систолической гипертонией должен быть принят во внимание при оценке действия у них гипотензивных средств.)
В терапии больных со склеротической систолической гипертонией психическое успокоение имеет значение у всех, но удельная значимость его различна у конкретных индивидуумов. У некоторых больных этот фактор в снижении давления имеет большее значение, чем медикаментозные средства.
Например, у больного 80 лет со склеротической систолической гипертонией I типа давление неоднократно хорошо снижалось средними дозами гипотензивных, в частности раунатином или резерпином. Во время очередного пребывания в больнице, сопровождавшегося длительным стрессовым состоянием, давление повысилось (200-210/80-90 мм рт. ст. при обычном 160-170/80) и оставалось таким несколько недель, несмотря на применение резерпина в возрастающих дозах до 6 таблеток по 0,25 мг в день (в порядке исключения). В стационаре успокоиться не мог и был выписан с указанным высоким давлением. Успокоение в домашних условиях наступило в первые же дни. АД сразу снизилось до исходного уровня - 160/80 мм рт. ст. - при приеме всего одной таблетки резерпина - 0,25 мг/сутки.
Больным показан умеренный двигательный режим (утренняя гимнастика и др.). Известно [Коркушко О. В., 1980], что гипокинезия в большей степени неблагоприятно сказывается у лиц старших возрастов, чем у молодых. Она способствует возникновению ортостатических коллапсов. Неблагоприятные сдвиги, в частности для больного с артериальной гипертонией, наблюдаются в симпатико-адреналовой системе. Нарушаются обменные процессы. Расстраиваются функции дыхательной, пищеварительной и других систем, поэтому рекомендуется проявлять осторожность при назначении постельного режима. Когда это необходимо в случае интеркуррентных заболеваний и осложнений, постельный режим желательно рекомендовать на более короткий срок, если возможно, он должен быть неполным, обязательна дыхательная гимнастика, желателен массаж. Следует избегать резкого вставания с постели, особенно ночью или утром после ночного сна, что еще более существенно при приеме гипотензивных препаратов.
Рекомендуется диета с ограничением соли. Для тучных больных ограничивают калорийность пищи, вводят разгрузочные дни с овощными и фруктовыми соками. В основном предусматриваются белковая диета с достаточным количеством растительной клетчатки и витаминов, ограничение легкоусвояемых углеводов, достаточное количество ненасыщенных жирных кислот в составе жиров. В целом показано соблюдение правил геродиететики [Григоров О. Г., 1978]. В ряде случаев лекарства можно не назначать. Возможность эффективного безлекарственного ведения многих больных гипертонической болезнью с соблюдением малокалорийной диеты и ограничения соли в последнее время подтвердили R. Stamler и соавт. (1982).
Хотя принципиально все гипотензивные препараты снижают артериальное давление и при склеротической систолической гипертонии, по данным клинической фармакологии многие из них в этом случае неприемлемы, так как могут вызывать слишком резкие перепады артериального давления, ортостатический коллапс и другое опасное для лиц старших возрастов побочное действие. К ним относятся ганглиоблокаторы, препараты гуанетидинового ряда и некоторые другие.
[Следует согласиться с О. В. Коркушко (1980), что клиническую герофармакологию гипотензивных средств по существу еще предстоит создать. Литература даже последнего десятилетия полна противоречий по этому вопросу. Так, резерпин и другие препараты раувольфии, по мнению одних [Эрина Е. В., 1973; Коркушко О. В., 1980; Harris R., 1976], показаны и даже весьма показаны в старших возрастах, по мнению других [Page L. В. et al., 1976; Genest J., Kuchel О., 1979], не показаны или малоэффективны. То же можно сказать о рβ-блокаторах, гидралазине. О. В. Коркушко (1980), J. Genest, О. Kuchel (1979), A. V. Chobanian (1982) высказываются за их применение, R. Harris (1976) - против. Различны мнения о препаратах аα-метилдопа, диуретических в целом и конкретных препаратах и т. д. При этом, однако, мнения о применении многих гипотензивных препаратов (препаратов барвинка, клонидина, гуанетидина, ганглиоблокаторов и некоторых других) в гериатрической практике однозначны или почти однозначны. Это обстоятельство, возможность выбора преобладающего в гериатрической литературе мнения по спорным вопросам, данные общей клинической фармакологии, наши исследования и известный практический опыт позволяют сделать следующие обобщения и рекомендации в отношении применения различных медикаментозных гипотензивных средств у больных старших возрастов со склеротической систолической гипертонией.]
Особенно рекомендуются препараты барвинка. Они оказывают слабое гипотензивное действие (механизм действия подобен таковому у препаратов раувольфии) и обладают относительно большим свойством улучшать мозговое кровообращение. Даже при отсутствии гипотензивного эффекта или небольшом снижении системного артериального давления часто исчезают или уменьшаются головная боль, головокружение, улучшаются память и прочая умственная деятельность, исчезают предутренняя дезориентация лиц старших возрастов, аффективные взрывы, вегетативные расстройства. Препараты барвинка почти лишены побочного действия, в частности не дают ортостатической гипотонии, психотических расстройств, паркинсонических явлений. Доза даже до 60 мг в сутки девинкана или винкатона хорошо переносится больными старших возрастов. Максимальный эффект наступает через несколько дней. При прочих равных условиях препараты барвинка особенно показаны при церебральных расстройствах. Когда есть сомнение, проводить ли гипотензивную терапию больному со склеротической систолической гипертонией, средством выбора можно считать препараты барвинка.
Примерно в равной степени показанными являются препараты раувольфии (раунатин и другие) (исходя из ряда сообщений и наших данных, несмотря на некоторые сообщения противоположного характера), клонидин и его аналоги (катапресан, гемитон, клофелин и др.).
A. V. Chobanian (1982) относит эти средства ко второй ступени медикаментозной терапии больных систолической гипертонией старших возрастов. Препараты раувольфии относятся к группе антиадренергических средств (в других классификациях - к постганглионарным блокаторам). Угнетают метаболизм катехоламинов и серотонина в центральной нервной системе и химическую нейротрансмиссию в постганглионарных нервных окончаниях. Принято считать, что периферическое действие является преобладающим по сравнению с центральным действием через кору и в большей степени через гипоталамус и вазомоторный центр. Результирующим является симпатолитический (и тем самым парасимпатомиметический) эффект.
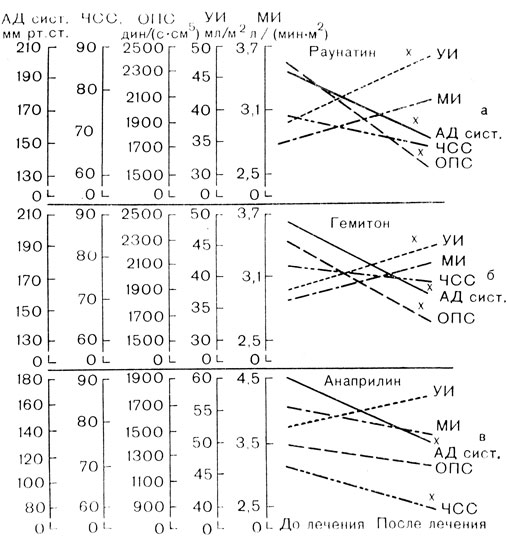
Рис. 21. Средние показатели гемодинамики у больных систолической гипертонией старших возрастов при лечении раунатином, гемитоном и анаприлином. Первые показатели - на 4-7-й день пребывания в стационаре без лечения (с плацебо), вторые - на 10-12-й день лечения по данным радиокардиографии (а, б) и поликардиографии (в). Раунатин получали 15 человек в средней суточной дозе 8 мг; гемитон - 18 человек в средней суточной дозе 0,225 мг; анаприлин - 25 человек в средней суточной дозе 120 мг; x - p<0,05
Положительными свойствами препаратов раувольфии при применении у больных старших возрастов является постепенное и умеренное снижение артериального давления. Наиболее распространенными препаратами раувольфии являются резерпин и раунатин. У лиц старших возрастов предпочтительней раунатин как более мягко действующий. Раунатин в разовой дозе 2 мг до 3-4 таблеток в сутки, как правило, хорошо переносится больными систолической гипертонией старших возрастов. Максимальный эффект наступает через несколько дней. Гипотензивный эффект достигается наиболее благоприятным образом - через снижение общего периферического сопротивления (рис. 21). [Данные рис. 21 приведены по нашим работам с участием В. И. Вронского, Н. Л. Давитинидзе и М. Ф. Цвелиховской. Подобные результаты в несколько менее однородных группах получены ранее Т. Н. Синайской (1974)]. Улучшается почечный кровоток и в ряде случаев коронарный, нередко устраняется и обострение коронарной недостаточности. Ортостатические реакции меняются в небольшой степени, что следует из клинических наблюдений и специальных исследований у больных со склеротической систолической гипертонией, проведенных в нашей клинике Б. Е. Петренко (1979) (рис. 22). Основное отрицательное свойство для лиц старших возрастов- возможность развития депрессивного состояния и паркинсонизма, хотя опасность последнего обычно возникает лишь при длительном лечении большими дозами. Развернутой симптоматике депрессии могут предшествовать снижение аппетита, утомляемость, нарушение концентрации внимания, уменьшение продолжительности сна, обеднение мимики. При прочих равных условиях препараты раувольфии более показаны лицам с повышенной эмоциональной возбудимостью и повышенным тонусом симпатической нервной системы.
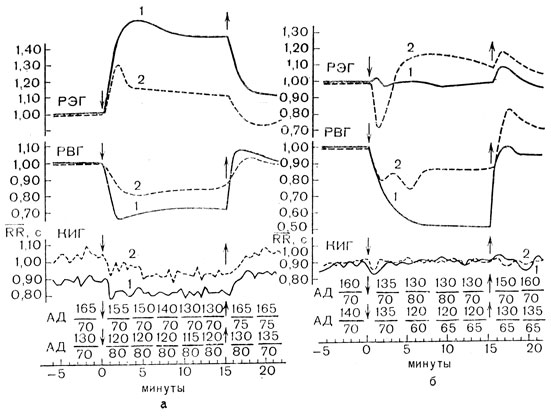
Рис. 22. Ортостатические реакции у больных систолической гипертонией старших возрастов при лечении раунатином и гемитоном. Типичные примеры при приеме раунатина в дозе 6-12 мг и гемитона 0,15-0,3 мг в сутки. РЭГ - динамика относительных величин амплитуды реоэнцефалограммы при исходном значении, приравненном 1. РВГ - динамика относительных величин амплитуды реовазограммы ног при исходном значении, приравненном 1. КИГ - компрессионная кардиоинтервалограмма (динамика средней длительности сердечных циклов в секундах в каждой последовательной серии из 30 сердечных циклов). АД - динамика артериального давления: верхний ряд - до лечения, нижний ряд - после лечения. Стрелками обозначено начало и конец ортостатического положения обследуемого; 1 - до лечения, 2 - после лечения. а - больная 66 лет со склеротической систолической гипертонией I типа; лечение раунатином сопровождалось весьма умеренным снижением во время ортостаза вазоконстрикции на ногах и также весьма умеренным уменьшением увеличенного притока крови к мозгу; частота сердечных сокращений уменьшилась, но во время ортостаза реакция не изменилась; динамика АД во время ортостаза осталась нормальной; ортостатическую пробу в целом перенесла хорошо; б - больная 66 лет со. склеротической систолической гипертонией I типа; лечение гемитоном сопровождалось умеренным снижением во время ортостаза вазоконстрикции на ногах и ухудшением кровоснабжения мозга; динамика АД во время ортостаза оставалась нормальной; частота сердечных сокращений не изменилась (отсутствие реакции); ортостатическую пробу в целом переносила хорошо
Из гипотензивных препаратов группы имидазолина у больных систолической гипертонией старших возрастов более изучен гемитон. Механизм действия - стимуляция аα-адренорецепторов в продолговатом мозге с активацией депрессорного рефлекса. Хотя в клинической фармакологии нет единого мнения о гемодинамическом механизме снижения давления гипотензивными препаратами этой группы, специальное исследование у больных склеротической систолической гипертонией показало, что эффект достигается через снижение общего периферического сопротивления, а не сердечного выброса (см. рис. 21), т. е. наиболее выгодным образом. Мозговой и почечный кровоток существенно не меняется. Большинством больных гемитон в разовой дозе 0,075 мг до 3-4 таблеток в сутки хорошо переносится. Давление отчетливо и быстро понижается через 1-3 ч, но действие после каждого приема кратковременное - около 8 ч. Иногда наблюдается синдром отмены, если после длительного приема препарат внезапно отменяют. Основное проявление синдрома - значительное повышение артериального давления, поэтому отменять препарат рекомендуется постепенно или своевременно заменять его другим. Большой опасности развития ортостатического коллапса применение препарата не представляет, хотя это свойство у гемитона более выражено, чем у препаратов раувольфии (см. рис. 22). Положительным свойством гемитона является также практическое отсутствие у него выраженного побочного действия, относительно характерного или особо опасного для состарившегося организма; хотя побочные эффекты препарат все же дает (см. табл. 10), но встречаются они редко и обычно слабо выражены.
Как раунатин, так и гемитон можно с успехом применять у больных со склеротической систолической гипертонией в течение долгого времени без значительного привыкания к ним (рис. 23).
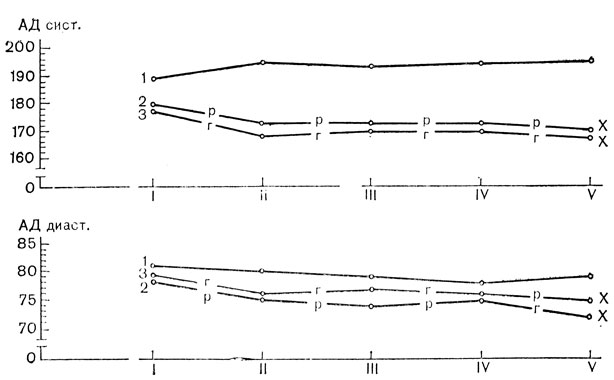
Рис. 23. Динамика средних величин артериального давления у больных склеротической систолической гипертонией старших возрастов при систематической гипотензивной терапии и без лечения за 272 года наблюдения. I, II, III, IV, V - полугодия наблюдения; 1 - контроль, 2 - при лечении раунатином, 3 - при лечении гемитоном; x - достоверность различия с группой без гипотензивной терапии (p<0,05)
M. Ikeda (1974), A. W. Seligmann с соавт. (1979) сообщают об успешном лечении склеротической систолической гипертонии диуретическими средствами в небольших дозах. Рекомендует диуретики как первую ступень медикаментозной терапии при данной гипертонии А. V. Chobanian (1982). Механизм действия заключается в натрийурическом эффекте с уменьшением концентрации натрия в стенке сосудов, в частности микроциркуляторного русла, и их расширением; вначале наблюдается гиповолемия; артериальное давление снижается в основном за счет уменьшения периферического сопротивления.
На первом месте по частоте применения стоят тиазидовые соединения. Отрицательное свойство этих препаратов, особенно для людей старших возрастов, - возможность развития сахарного диабета, подагры, тромбозов, гипокалиемии. Те же отрицательные свойства у лазикса и его аналогов, к тому же они действуют более интенсивно. Триамтерен, спиронолактоны являются калийсберегающими препаратами. Но возможность гиперкалиемии, особенно у лиц старших возрастов, не менее опасна, чем гипокалиемии, хотя с возрастом содержание калия снижается, а концентрация натрия повышается. При применении всех диуретиков может иметь отрицательное значение и гипонатриемия. Хорошо известная клиника гипонатриемического синдрома дополняется тем, что у лиц старших возрастов гипонатриемия провоцирует психотическую депрессию [Lewis W. H., 1971].
По данным А. Ашегу с соавт. (1982), длительное лечение гидрохлоротиазидом в сочетании с триамтереном ежедневно в небольших дозах у больных с артериальной гипертонией старших возрастов не приводит к выраженному изменению содержания натрия и калия в сыворотке крови, но вызывает некоторое повышение содержания креатинина, мочевой кислоты и сахара.
Y. M. Traub с соавт. (1982) специально изучали влияние длительной терапии гидрохлоротиазидом (в течение 15 нед) у больных систолической гипертонией старших возрастов на мозговой кровоток. При этом исходной позицией было опасение, что мозговой кровоток в данном случае может снижаться с соответствующими неприятными последствиями. Однако, как показало исследование, несмотря на значимое снижение системного артериального давления, в основном систолического, мозговой кровоток существенно не изменялся; особо не изменялось и цереброваскулярное сопротивление, хотя
у лиц со снижением давления до нормы оно все же уменьшалось при неизмененном мозговом кровотоке. Корреляции между мозговым кровотоком и цереброваскулярным сопротивлением, с одной стороны, и активностью ренина плазмы, содержанием электролитов и некоторыми другими биохимическими показателями - с другой, в данном случае не отмечено. Весьма существенно, что при этом исследовании отмечены большие индивидуальные особенности у отдельных больных.
При прочих равных условиях для лечения систолической гипертонии у людей старших возрастов более уместны диуретики с относительно мягким и продолжительным действием (гипотиазид, бринальдикс, триамтерен, спиронолактоны), чем препараты с более быстрым, кратковременным и резким действием (лазикс, урегит и их аналоги). Последние более подходящи при гипертонических кризах.
О. В. Коркушко и Е. Г. Калиновская (1979) показали целесообразность применения верошпирона у лиц старших возрастов, поскольку артериальное давление у них снижалось по наиболее выгодному механизму - через уменьшение общего периферического сопротивления, улучшалось кровоснабжение почек и сердца, наблюдались и другие положительные сдвиги.
Относительно целесообразности применения у лиц старших возрастов с артериальной гипертонией и особенно с рассматриваемой систолической гипертонией β-блокаторов четкого мнения пока не сложилось. Эти препараты действуют через блокаду в основном β-рецепторов сердца, снижая артериальное давление через уменьшение сердечного выброса (см. рис. 21) (не исключены добавочное действие и через центральную нервную систему, снижение активности ренина и ОПС). Данный основной механизм не оптимален, особенно у больных склеротической систолической гипертонией. Возникновение или усиление недостаточности кровообращения вплоть до отека легких, кардиогенный шок под влиянием β-блокаторов чаще бывает у лиц старших возрастов [Husserl F. E., Messerli F. H., 1981]. С другой стороны, отрицательные психогенные реакции и выраженный ортостатический коллапс бывают редко. Вообще, у β-блокаторов по литературным данным отмечено большое число отрицательных побочных эффектов, но в обычной клинической и гериатрической практике большинство из них бывает редко. Дело, по-видимому, еще и в том, что один препараты данного ряда могут давать осложнения, не свойственные другим препаратам, в частности наиболее распространенным в настоящее время. Например, некоторым β-блокаторам свойственно повышать уровень сахара крови, что особенно учитывается в гериатрии в связи с нарастающим распространением сахарного диабета в старших возрастах. Однако кардиоселективные β-блокаторы в этом отношении не опасны. В. И. Вронский (1979) успешно, без значительных осложнений лечил больных старших возрастов со склеротической систолической гипертонией анаприлином в средней суточной дозе 120 мг (при поддерживающей терапии доза значительно снижалась). Н. Л. Северова (1983) сообщает об успешном применении анаприлина у больных с артериальной гипертонией в старших возрастах. Ею отмечен хороший гипотензивный эффект за счет снижения сердечного выброса при незначительном изменении общего периферического сопротивления. Снижение сердечного выброса автор не связывает с отрицательным инотропным действием на миокард, а объясняет другими механизмами. Сделан вывод о целесообразности применения анаприлина с гипотензивной целью у лиц старших возрастов. Относительно более показаны β-блокаторы больным с систолической гипертонией старших возрастов при экстрасистолии, пароксизмальной тахикардии, пароксизмальной мерцательной аритмии, синусовой тахикардии, если она не является следствием сердечной недостаточности.
Среди β-блокаторов появились и продолжают появляться препараты различных классов. Клиническое изучение этих препаратов, гемодинамического механизма их гипотензивного эффекта и других аспектов показывает немаловажные для практики их различия (Комаров Ф. И. и др., 1979; Остапюк Ф. Е. и др., 1982, и др.). Наиболее полная сравнительная оценка β-блокаторов разных классов в лечении артериальных гипертоний на данном этапе приведена в работах Е. В. Эриной с соавт. (1981, 1982, 1983), Х. Э. Чарыевым (1982, 1983). В них сравниваются неселективные β-блокаторы обзидан (пропранолол) и коргард (надолол), кардиоселективный β-блокатор тенормин (атенолол), α- и β-блокатор трандат (лабеталол).
Обзидан снижает давление по классическому для неселективных β-блокаторов гемодинамическому механизму - уменьшает сердечный выброс. Он более эффективен при гииеркинетической гипертонии, дает большее число побочных эффектов.
Коргард близок в рассматриваемом отношении к обзидану, но действует более продолжительно. Его можно применять один раз в день в небольших дозах, что весьма удобно при длительной поддерживающей терапии. Отрицательное хронотропное действие коргарда выражено сильнее, поэтому он еще более показан в случае тахикардии. Отрицательное инотропное действие слабее, что также является положительным моментом. Он дает меньше побочных эффектов.
Тенормин снижает давление, уменьшая как сердечный выброс, так и общее периферическое сопротивление; эффективен при лечении высокой стабильной гипертонии. Препарат оказывает пролонгированное действие, его можно назначать один раз в день и в случае продолжительной поддерживающей терапии с небольшими вариациями суточной дозы. Переносимость препарата хорошая. Существенно, что он не дает бронхоспастического эффекта и его можно применять у больных с сопутствующей бронхиальной астмой.
Трандат снижает давление, уменьшая преимущественно общее периферическое сопротивление. Частота сердечных сокращений снижается в меньшей степени. Мозговое и периферическое (по-видимому, и почечное) кровообращение улучшается (как при применении тенормина). Препарат эффективен при лабильно-кризовой и стабильной гипертонии. Особенно показан при феохромоцитоме и возможно у больных с относительно высоким содержанием катехоламинов при других гипертониях. Переносимость препарата удовлетворительная.
Отсюда можно полагать, что у больных систолической гипертонией старших возрастов из β-блокаторов при прочих равных условиях более показаны трандат, затем тенормин, потом коргард и препараты пропранолола (обзидан, индерал, анаприлин). Однако все это требует еще специального изучения у лиц старших возрастов с различными гипертониями, в частности с систолической гипертонией.
Препараты α-метилдопа достаточно распространены в гериатрической практике. Механизм их действия ранее рассматривали как замену действенных медиаторов симпатической иннервации - катехоламинов - недействующими или слабо действующими, ложными, и тем самым как снижение симпатического эффекта. В настоящее время некоторые исследователи как основной или существенный добавочный механизм рассматривают действие этих препаратов на уровне центральной нервной системы через стимуляцию α-адренергических рецепторов и седативный эффект. Несмотря на применение препаратов α-метилдопа в гериатрической практике, их отрицательные свойства, такие, как провокация депрессивных состояний, паркинсонизма, недостаточности кровообращения и другие, не позволяют рекомендовать их широкое применение при склеротической систолической гипертонии. Возможно, они могут найти применение только в редких случаях этой гипертонии с клинически явными нарушениями функции почек.
Периферические вазодилятаторы типа гидралазина как мягко снижающие давление, в большинстве случаев не действующие сами по себе отрицательно на центральную нервную систему, не дающие выраженных ортостатических реакций, снижают артериальное давление через уменьшение общего периферического сопротивления, тем самым, казалось бы, могут быть применены в лечении больных склеротической систолической гипертонией. Однако они вызывают рефлекторную тахикардию и значительно увеличивают сердечный выброс, могут обусловить возникновение или усиление коронарной недостаточности. При их применении бывает остро развивающийся побочный синдром в виде внутримозговой вазодилятации, приливов, рвоты, стенокардии, а также подостро (в виде лихорадки) и хронически протекающий синдром, подобно системной красной волчанке. Однако тахикардия, повышенный выброс и остро развивающийся побочный синдром снимаются β-блокаторами; синдром системной красной волчанки, по-видимому, менее актуален для лиц старших возрастов, к тому же он развивается у предрасположенных лиц при лечении большими дозами. Некоторые авторы (Chobanian А. V., 1982) относят гидралазин (и празозин) к третьей заключительной ступени гипотензивной медикаментозной терапии больных систолической гипертонией старших возрастов.
Из периферических вазодилятаторов при систолической гипертонии старших возрастов применялся также нитропруосид натрия [A. C. Simon et al., 1979], который снижает давление благодаря уменьшению общего периферического сопротивления. Практическая значимость этого препарата, вводимого парентерально, в плановом лечении сомнительна. Но полученные данные, кроме принципиального интереса, существенны для дальнейшего изучения полезности препарата в рассматриваемом случае три кризах.
Если раздельное применение β-блокаторов и гидралазина при лечении систолической гипертонии старших возрастов вызывает известные сомнения, то их комбинация заслуживает в данном случае специального изучения.
Некоторые клинико-фармакологические сведения о группах гипотензивных препаратов, имеющие отношение к рассматриваемому вопросу, представлены в табл. 10. Это схема прикладного значения. В последней графе таблицы учтены общие клинико-фармакологические представления, специальные литературные данные и некоторый наш опыт.
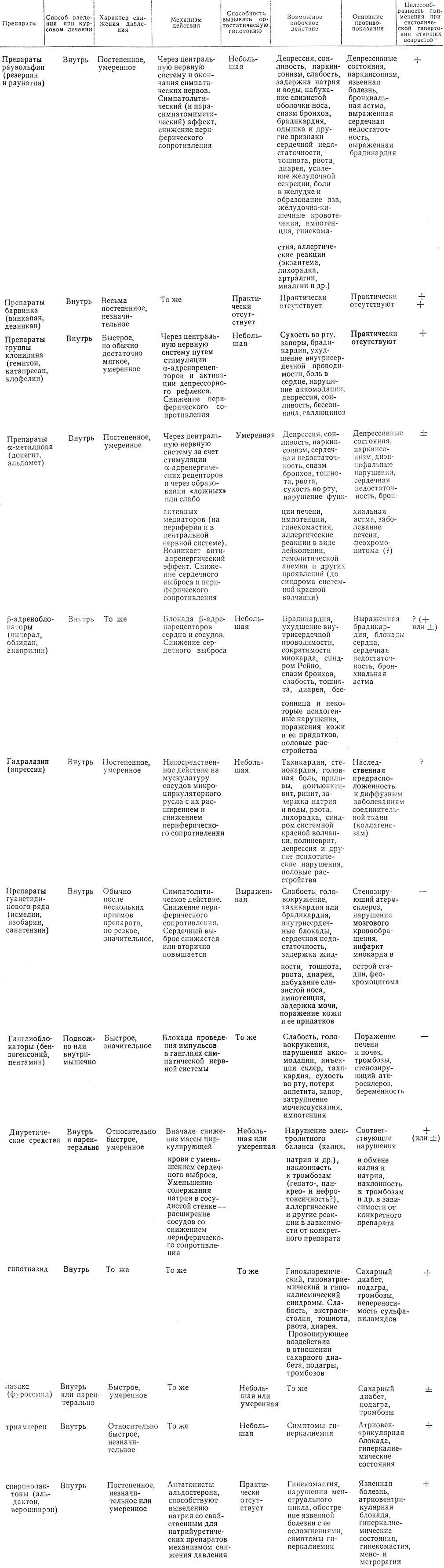
Таблица 10. Характеристика гипотензивных средств и целесообразности их применения у больных систолической гипертонией старших возрастов
(1 ++ - препарат выбора; + - препарат показан; ± - препарат можно применять в редких случаях; препарат противопоказан; ? - четкого мнения о целесообразности применения при склеротической систолической гипертонии нет.)
При всем этом в книге не имелось в виду изложить клиническую фармакологию антигипертензивных средств вообще, она хорошо изложена в специальных монографиях и руководствах [Эрина Е. В., 1973; Gross F., 1977, и др.].
Одновременный прием нескольких гипотензивных препаратов, часто в виде комбинированных фирменных таблеток, смена препаратов в процессе пролонгированного лечения вследствие привыкания, плохой переносимости и других причин-рекомендуются многим больным. Возможны различные сочетания гипотензивных из двух или трех (редко больше) препаратов в малых дозах. Наиболее целесообразными сочетаниями при рассматриваемой гипертонии могут быть: препараты раувольфии или барвинка, или группы клонидина с диуретическими средствами; калийвыводящие диуретики с калийсберегающими; препараты группы клонидина с препаратами барвинка и некоторые другие. Калийвыводящие диуретики показано сочетать с препаратами калия. При применении диуретических средств необходимо периодическое определение уровня калия, сахара и мочевой кислоты в крови, а также показателей свертываемости для своевременной коррекции медикаментозного лечения.
Сочетание гипотензивных средств с гиполипидемическими препаратами рекомендуется многим больным, при показаниях - сочетание с препаратами, улучшающими регионарный мозговой кровоток, метаболические процессы в мозге, антиангинальными средствами, сердечными гликозидами и другими препаратами. Показаны сочетание с гериатрическими препаратами, содержащими витамины, аминокислоты и микроэлементы в физиологических дозах, и различные способы кислородной терапии. Применение гериатрических препаратов не только положительно влияет на состарившийся организм, но и предупреждает в известной мере некоторые нежелательные реакции на другие фармакопрепараты [Чеботарев Д. Ф., 1977].
Некоторых сочетаний лекарственных средств следует избегать. Например, можно считать противопоказанным сочетание гипотензивных препаратов с рядом препаратов, вызывающих ортостатическую гипотонию: трициклическими антидепрессантами, транквилизаторами типа тазепама, антихолинергическими средствами для лечения паркинсонизма, барбитуратами, антигистаминными и некоторыми другими препаратами этой направленности действия [Johnson R. H., 1976; Kennedy R. D., 1976].
Лечение кризов у больных с систолической гипертонией старших возрастов проводится в ургентном порядке так же, как в терапии гипертонических кризов при гипертонической болезни с учетом возрастных особенностей. В большинстве случаев достаточно назначения внутрь необходимых (в различных пределах) доз гемитона в сочетании с диуретическими средствами типа гипотиазида или лазикса.
Нашими сотрудниками (В. В. Грацилевской с соавт., 1974) показана действенность при рассматриваемой гипертонии парентерально вводимого дибазола - 10 мл 0,5%. При внутривенном введении давление значимо снижалось уже через 15 минут. В случае отсутствия должного эффекта применяются более сильнодействующие средства.
Обычно гипотензивная терапия продолжается длительно, годами, поддерживающими малыми дозами с периодическим их повышением, при необходимости со сменой препаратов, перерывами различной длительности. Схемы здесь малоуместны. Необходимо постоянное наблюдение за больным.
При общем подходе к терапии целесообразно учитывать и преобладающие индивидуальные патогенетические факторы из числа способствующих (см. главу II). Седативные препараты показаны больным с лабильнокризовым течением рассматриваемой гипертонии с учетом клинического невротического синдрома и психологической характеристики личности. Возможны попытки лечения только седативными средствами, но чаще в сочетании с гипотензивными препаратами.
В случаях склеротической систолической гипертонии на фоне стенозирующего атеросклероза каротидных артерий хирургическое восстановление кровотока в полном объеме может ликвидировать гипертонию. При этом показания к хирургическому лечению определяются обычно не гипертонией, а неврологической симптоматикой.
Целесообразен ли подход к особенностям терапии систолической гипертонии у лиц в старших возрастах в зависимости от уровня ренина плазмы, как это намечается при гипертонической болезни - вопрос, требующий еще специального изучения.
Нередко трудно предсказать эффективность лечения у конкретного больного тем или иным гипотензивным препаратом. Например, может не быть гипотензивного эффекта от препаратов раувольфии в обычных дозах, однако давление снижается при назначении препаратов типа гемитона в малых или средних дозах и наоборот. Отмечается индивидуальная непереносимость тех или иных препаратов, поэтому в начале терапии или при смене препаратов важно систематическое наблюдение за больным, чтобы вовремя внести необходимую коррекцию. Если, несмотря на имеющиеся первоначально показания, больной плохо переносит гипотензивную терапию вообще, от нее надо отказаться.
При проведении лекарственной гипотензивной терапии у больных склеротической систолической гипертонией целесообразно придерживаться общих положений клинической герофармакологии [Коркушко О. В., 1980]. Основной принцип - индивидуализация лечения (большая, чем в молодом возрасте) и малые дозы. Назначать малые дозы особенно важно в начале лечения и в период поддерживающей терапии. Постепенное повышение дозы в начале лечения позволяет определить толерантность конкретного больного к конкретному препарату. Комбинации малых доз лекарственных препаратов с однотипным конечным эффектом, но разным механизмом действия уменьшают риск и могут давать относительно больший эффект. Единовременно лечить рекомендуется основное на данном этапе заболевание, а не целый ряд часто имеющихся у старого человека болезней. Полипрагмазия опасна. Лекарственные препараты сильного действия с опасными или неизвестными для врача побочными эффектами нежелательны. Назначать лекарства желательно в таблетезированных формах, по наиболее простому графику. В острых случаях,
естественно, бывает предпочтительнее парентеральное введение препаратов, в частности и внутривенное. Как уже отмечено для частного случая, в общем в герофармакологии рекомендуется смена препаратов, перерывы в лечении; различную терапию нередко целесообразно сочетать с общей медикаментозной геротерапией, направленной на нормализацию реактивности, обмена веществ и функций стареющего организма; при проведении медикаментозной терапии особенно важно соблюдать общий режим, диету, питьевой режим.
При гипотензивной терапии у больных систолической гипертонией старших возрастов систолическое давление не рекомендуется снижать более чем до 140- 150 мм рт. ст., при ишемической болезни мозга - не ниже 160 мм рт. ст. [Harris R., 1976]. Однако эти величины артериального давления весьма ориентировочны, Уровень, оптимальный для конкретного больного, определяется в процессе наблюдения.
Таким образом, гипотензивная терапия большинству больных склеротической систолической гипертонией показана, поскольку она обычно приносит облегчение, уменьшает риск сердечно-сосудистых катастроф и снижает летальность. Это положение не относится к лицам со слабо выраженной стабильной, бессимптомно или малосимптомно текущей систолической гипертонией. Терапия проводится осторожно, при частом наблюдении за больным для своевременной ее коррекции, артериальное давление целесообразно снижать постепенно и умеренно. Выбор гипотензивных препаратов осуществляется, исходя из общих рекомендаций и переносимости их конкретным больным. Следует учитывать противопоказания. Лечение в целом необходимо проводить с учетом реакций постаревшего организма.
|
ПОИСК:
|
© GELIB.RU, 2013-2019
При использовании материалов проекта обязательна установка активной ссылки:
http://gelib.ru/ 'Геронтология и гериатрия'
При использовании материалов проекта обязательна установка активной ссылки:
http://gelib.ru/ 'Геронтология и гериатрия'