
Глава V. Дифференциальная диагностика с симптоматическими систолическими гипертониями
Симптоматической систолической гипертонией могут сопровождаться следующие заболевания и состояния: 1) недостаточность клапана аорты, 2) полная атриовентрикулярная блокада, 3) артериовенозная аневризма, 4) открытый артериальный проток, 5) аортит, 6) склероз Менкеберга, 7) коарктация аорты, 8) токсический зоб, 9) каротидная хемодектома, 10) болезнь Педжета, 11) бери-бери, 12) анемия, 13) лихорадочные состояния, 14) беременность.
Беременность не встречается в старших возрастах и потому не представляет интереса в плане дифференциальной диагностики со склеротической систолической гипертонией. (Систолическую гипертонию при беременности связывают с наличием сосудистых шунтов в матке; она не имеет отношения к гипертонии, связанной с нефропатией.)
Все остальные заболевания рассматриваются ниже в справочном виде с целью дифференциальной диагностики. Для редких заболеваний это представляется важным. В отношении других, хорошо известных практическому врачу заболеваний некоторые общеизвестные вопросы упомянуты, с одной стороны, для цельности изложения, с другой - как основа для рассмотрения особенностей гипертонии при них.
Недостаточность клапана аорты - нередкое заболевание. Может быть врожденной, на почве ревматизма, бактериального эндокардита, сифилиса, атеросклероза, сенильной эктазии аорты, вследствие травм. Врожденная аортальная недостаточность может быть в различных вариантах - изолированные дефекты клапана, синдром Марфана, сочетание с высоким дефектом межжелудочковой перегородки. Некоторые больные, если порок не вызывает явной повышенной нагрузки на левый желудочек, могут дожить до старших возрастов.
Ревматическая аортальная недостаточность - наиболее частый вид этого порока. Порок обычно встречается в молодом и среднем возрасте, но бывает и у людей старших возрастов.
Бактериальный эндокардит, чаще затяжной септический на ревматически измененных клапанах или измененных другим процессом, или интактных, может быть в любом возрасте.
Сифилис в настоящее время - не частая причина аортальной недостаточности. Сифилитическая аортальная недостаточность встречается и в старших возрастах.
Атеросклероз аортального клапана и сенильная эктазия аорты - две причины, наиболее характерные для аортальной недостаточности, возникающей в пожилом и старческом возрасте.
Травматическая аортальная недостаточность - порок редкий, может быть в любом возрасте. Описана также острая аортальная недостаточность при расслаивающей аневризме восходящего отдела аорты.
Функциональная недостаточность клапана аорты может возникать в разных возрастах при гипертонической болезни и иной артериальной гипертонии, анемии, диффузном токсическом зобе и некоторых других состояниях; патология редкая.
Клиническая картина недостаточности аортального клапана обычно достаточно выражена. Субъективно может проявляться ощущением усиленных сокращений сердца, пульсации в области шеи и головы, головокружением и полуобморочными состояниями, неопределенной и стенокардической болью в области сердца, позднее - одышкой вплоть до удушья и другими жалобами, связанными с нарастающей левожелудочковой недостаточностью.
Объективно отмечаются бледность кожных покровов, "пляска" каротид и других крупных артерий, симптом Мюссе, капиллярный пульс Квинке. Верхушечный толчок усилен, смещен влево и вниз. Соответственно увеличены границы сердца, I тон ослаблен, II тон на аорте может быть как ослабленным, так и при соответствующих изменениях клапанов усиленным. Важнейший признак - диастолический шум на аорте или в V точке, начинается в протодиастоле и ослабевает к концу диастолы, мягкого, дующего тембра. Иногда этот шум громкий, иногда еле выслушивается. Когда шум четко не улавливается в обычном положении лежа, рекомендуется аускультировать больного в положении стоя с поднятыми руками и некоторым наклоном туловища вперед. Существенно, что аортальная недостаточность бывает, хотя и редко, афоничной. Иногда на аорте выслушивается систолический шум, связанный с изменениями клапана или стенки аорты, или относительным стенозом устья аорты. Аортальная недостаточность при септическом эндокардите первично не измененного клапана иногда начинается с нежного систолического шума, а диастолический шум присоединяется позднее. На верхушке сердца может быть пресистолический шум Флинта. Систолический шум на верхушке возникает при присоединении относительной митральной недостаточности.
Пульс типа celer, altus, frequens. Аускультация артерий выявляет один громкий тон или двойной тон Траубе, двойной шум Дюрозье.
На ЭКГ отмечается отклонение электрической оси сердца влево с признаками гипертрофии левого желудочка. Рентгенологически: сердце с выраженной талией, увеличение левого желудочка, расширение аорты, пульсация глубокая с быстрым переходом от систолы к диастоле, резко выраженное движение между левым желудочком и аортой создает картину "танцующего" сердца, увеличение зубцов рентгенокимограммы на контуре левого желудочка и аорты. Фонокардиограмма в основном подтверждает описанную аускультативную симптоматику. На сфигмограмме- крутой подъем, быстрое падение с малой дикротической волной, заостренная вершина, иногда раздвоение вершины. Изменения отмечаются на бал- листокардиограмме, электрокимограмме, эхокардио- грамме и при других инструментальных исследованиях.
Для недостаточности клапана аорты систолическая гипертония довольно характерна. (Наиболее характерно снижение диастолического давления, что может происходить и при нормальном систолическом давлении. В таком случае систолической гипертонии нет, имеется только большое пульсовое давление.) Артериальное давление нормализуется после хирургической коррекции порока.
В основе патогенеза систолической гипертонии при аортальной недостаточности лежит увеличенный ударный и минутный выброс сердца. Это происходит из-за того, что левый желудочек во время диастолы переполняется за счет притока обычного количества крови плюс возвращающейся из аорты в связи с недостаточностью ее клапана. Так как во время диастолы кровь из аорты оттекает не только в обычном направлении - на периферию, но и обратно в левый желудочек, диастолическое давление снижается.
Определенную дополнительную роль в регуляции диастолического давления, возможно, в некоторых случаях могут играть измененные барорецептивные рефлексы. Если аорта чрезмерно растягивается во время выброса крови, то это ведет к расширению микрососудов периферии и еще большему снижению диастолического давления. При измененных барорецепторах, например в связи с аортитом, этот рефлекс может выпадать. Этим объясняют тот факт, что при, казалось бы, одинаковой степени недостаточности аортального клапана ревматической этиологии диастолическое давление при нем ниже, чем при сифилитической аортальной недостаточности, при которой всегда бывает мезаортит. При аортальной недостаточности ревматической этиологии диастолическое давление нередко бывает нулевым, при сифилитической этиологии порока нулевое диастолическое давление встречается редко.
Трудности дифференциальной диагностики между склеротической систолической гипертонией и недостаточностью аортального клапана, сопровождающейся систолической гипертонией, возникают у лиц старших возрастов при трудно выслушивающемся диастолическом шуме, афоничном пороке. В этом случае головокружения, особенно при переходе из горизонтального положения в вертикальное, наклонность к обморокам, стенокардия, наблюдаемые в клинической картине аортальной недостаточности, могут быть приняты за банальные проявления атеросклероза и как косвенные признаки могут свидетельствовать в пользу склеротической систолической гипертонии. Однако признаки выраженной гипертрофии левого желудочка и обратного тока крови из аорты в левый желудочек, которые могут быть выявлены физикальными и различными инструментальными методами, позволяют установить диагноз аортальной недостаточности.
Полная атриовентрикулярная блокада - нечастая патология, но в старших возрастах обычная.
Полная атриовентрикулярная блокада может быть врожденной и приобретенной - первичной (идиопатической), на почве ишемии (атеросклеротической), воспалительных, интоксикационных процессов, эндокринных нарушений, а также при родах, аортальном пороке, фиброэластозе и вследствие некоторых других причин.
Врожденная полная атриовентрикулярная блокада- явление весьма редкое и обычно протекает более доброкачественно, чем приобретенная. В частности, при ней более частый ритм желудочков (до 50-60 в минуту), потому некоторые больные, у которых полная атриовентрикулярная блокада не сочетается с тяжелым врожденным пороком, доживают до преклонного возраста.
Не вполне ясен вопрос об отношении первичной полной атриовентрикулярной блокады к атеросклеротически-ишемической. Наряду с точкой зрения, что 3/4 полных атриовентрикулярных блокад являются атеросклеротически-ишемическими, существует мнение, что большинство из них идиопатические. В любом случае большинство из этих блокад, а тем самым и вообще полных атриовентрикулярных блокад, возникает во второй половине жизни, в частности пожилом и старческом возрасте. Атеросклеротически-ишемическая полная атриовентрикулярная блокада может возникать как при хронических формах ишемической болезни сердца, так и при острой - инфаркте миокарда.
Воспалительный генез полной атриовентрикулярной блокады различен: ревматизм, идиопатический миокардит и другие аллергические миокардиты, сифилис, тифы, дифтерия и ряд других инфекций.
Блокады воспалительного генеза возникают в различном возрасте - от детского до пожилого и старческого.
Интоксикации, в частности алкогольная, могут быть причиной атриовентрикулярной блокады и бывают в разных возрастах.
Из эндокринных заболеваний полная атриовентрикулярная блокада может развиваться при токсическом зобе. Определенное значение, видимо, имеет сахарный диабет (влияя на большее развитие атеросклероза и непосредственно воздействуя на миокард и проводящие пути). Полная атриовентрикулярная блокада может возникать при изменении в соотношениях половых гормонов во время родов, менструаций. Возраст больных, в котором возникает эндокринного генеза полная атриовентрикулярная блокада, различный - от детского до старших.
Аортальные пороки сердца различной этиологии в результате распространения склероза фиброзного кольца или его давления, особенно в случаях кальциноза, на близлежащие отделы проводящей системы также могут быть причиной полной атриовентрикулярной блокады. Если речь идет об атеросклеротическом пороке или первичном склерозе, то это привилегия старших возрастов.
При операциях на открытом сердце полная атриовентрикулярная блокада - явление достаточно частое. Травмы другого рода, фиброэластоз перегородки сердца - весьма редкие причины блокады.
Из патогенетических факторов полной атриовентрикулярной блокады выделяются (кроме врожденных анатомических дефектов в проводящей системе) ишемия, кровоизлияния, отек, воспалительная инфильтрация, дистрофия, фиброз с локализацией в самой проводящей системе или в окружающих ее тканях со сдавлением элементов проводящей системы. Определенное значение имеют увеличение концентрации калия, нейрогенные воздействия.
В зависимости от обратимости поражения проводящей системы полная атриовентрикулярная блокада бывает постоянной или преходящей.
Больные жалуются на ощущение редких сильных сокращений сердца, чувство пульсации в голове, головную боль, головокружение, потерю сознания. Отмечаются выраженная пульсация артерий, набухание шейных вен и их пульсация. Пульс редкий - обычно 30-40 в минуту и реже, celer et altus. Границы сердца расширены, больше влево, верхушечный толчок усилен. Периодически при совпадении сокращений предсердий и желудочков выслушивается громкий "пушечный" первый тон. У верхушки сердца и на аорте нередко бывает систолический шум. Постепенно могут развиться клинические симптомы недостаточности кровообращения.
На ЭКГ отмечаются два независимых ритма: синусовый, как правило, более частый (обычный) и редкий желудочковый. Бывает синдром Фредерика. Комплекс QRS нередко уширен в связи с сопутствующей блокадой ветвей пучка Гиса или наличием идиовентрикулярного ритма.
Рентгенологически: увеличение размеров сердца больше за счет желудочков, редкие глубокие сокращения желудочков и редкая глубокая пульсация крупных сосудов, как правило, при обычной частоте сокращения предсердий, переполнение сосудов малого круга.
На электрокимограммах желудочков удлинение диастолического движения, диастолическое плато. Электрокимограммы предсердий выявляют собственные их сокращения. На электрокимограммах сосудов отсутствует инцизура. На электрокимограммах желудочков и сосудов удается отметить влияние усиленных сокращений предсердий.
На фонокардиограмме можно видеть периодически возникающий "пушечный" первый тон и указанные шумы.
Определенные изменения выявляются другими инструментальными методами (сфигмография, флебография, анализ фазовой структуры сердечных сокращений и др.).
Тяжелым проявлением полной атриовентрикулярной блокады являются приступы Адамса - Стокса - Морганьи, возникающие вследствие ишемии мозга на фоне резкого урежения сердечных сокращений или асистолии. Больной теряет сознание, возникают судороги, пена изо рта, дыхание редкое и шумное. Если не происходит быстрого восстановления кровообращения, наступает смерть.
Клиническая картина и прогноз зависят как от характера самой блокады, так и от основного заболевания сердца, обусловившего блокаду. Наряду с тяжелым течением блокады и летальным исходом встречаются лица с полной атриовентрикулярной блокадой практически здоровые.
Суть гемодинамических нарушений, приводящих к изменению артериального давления, состоит в том, что из-за редких сокращений желудочков они переполняются кровью и в момент их систолы вследствие повышенного ударного объема* в аорту (и в легочную артерию) поступает увеличенное количество крови. Это ведет при прочих равных условиях к повышению систолического давления. В связи с продолжительной диастолой может понизиться диастолическое давление. Фактические отношения здесь, однако, сложнее, так как нет прочих равных условий и организм реагирует как целостная система. В частности, обычно повышается сопротивление мелких резистивных сосудов. Этими сложными отношениями объясняется то, что не у всех больных с полной атриовентрикулярной блокадой даже при редком желудочковом ритме возникает систолическая гипертония, при повышении систолического давления не снижается диастолическое и т. д.
* (Минутный объем не меняется или снижается до 70% от нормального. Масса циркулирующей крови увеличивается. Артериовенозная разница по кислороду увеличена. Венозное давление повышено. Сердце работает с повышенной нагрузкой, мышца его гипертрофируется, полости дилатируются.)
Анализ частоты и характера артериальной гипертонии при полной атриовентрикулярной блокаде у 175 больных различного возраста и пола показал, что систолическая гипертония была у 58, систолодиастолическая - у 7, примерно у 2/3 больных гипертония не установлена (Э. М. Едвабная, неопубликованные данные).
То, что систолическая гипертония при полной атриовентрикулярной блокаде обычно является ее симптомом, а не случайным совпадением, подтверждается исчезновением, как правило, систолической гипертонии после навязывания более частого ритма желудочков с помощью электростимуляции сердца.
Диагностика полной атриовентрикулярной блокады обычно проста. Не возникает сложностей и при ее дифференциальной диагностике со склеротической систолической гипертонией. Подозрение на блокаду возникает только тогда, когда при склеротической систолической гипертонии наблюдается редкий ритм - 50 сокращений и менее. Решающее значение в подобном случае имеет электрокардиографическое исследование.
Артериовенозная аневризма - редкое заболевание, встречается в любом возрасте. Может быть врожденной и приобретенной: травматическая, воспалительная - воспаление окружающих тканей с аррозией сосудов. Врожденные артерновенозные аневризмы обычно множественные, приобретенные - единичные, самая частая их причина - ранение. По локализации наиболее часты артерновенозные аневризмы конечностей. (Артериовенозная аневризма сосудов малого круга здесь не рассматривается.)
Клиника артериовенозной аневризмы во многом зависит от калибра вовлеченных в процесс сосудов, близости их к сердцу, величины соустья. Субъективные и объективные проявления могут быть местными и общими. При расположении аневризмы на конечности изменяется ее внешний вид в месте аневризмы и дистальнее возникают парестезии, боли. Отмечаются сердцебиения, одышка, а затем и другие признаки сердечной недостаточности.
Наблюдаются расширение вен ниже места аневризмы, отек, иногда трофические язвы. Кожа в области аневризмы имеет повышенную температуру. Пальпируется выраженное дрожание. Выслушивается непрерывный шум, связанный с поступлением крови из артерии в вену, - шум волчка, который проводится вниз и вверх по сосудам. Шум может проводиться до области сердца. Если артериовенозная аневризма находится вблизи него, то в этом случае шум, обычно непрерывный, лучше выслушивается у основания сердца. При расположении аневризмы вдали от сердца к нему может распространяться лишь один систолический шум.
Пульс frequens, celer et altus, соответственно изменена сфигмограмма. Сердце увеличено в размерах, что выявляется перкуторно и рентгенологически. Над сердцем, кроме указанных проводных шумов, могут выслушиваться различные функциональные внутрисердечные шумы.
Контрастная артериография уточняет локализацию артериовенозных аневризм, их характер, размеры.
Пережатие аневризмы имеет также диагностическое значение, поскольку ведет к исчезновению или уменьшению звуковой симптоматики, урежению пульса, изменению артериального давления.
Для артериального давления наиболее характерно снижение диастолического давления. Систолическое давление может быть нормальным, сниженным и повышенным. В последнем случае возникает систолическая гипертония. В основе изменения давления лежит сброс крови, иногда до 72 ее количества, из артериального в венозное русло, минуя сопротивление резистивных сосудов микроциркуляторного русла; увеличен ударный и минутный сердечный выброс, увеличивается масса циркулирующей крови.
После оперативного устранения аневризмы системное артериальное давление и другие показатели гемодинамики нормализуются.
Диагностика артериовенозной аневризмы обычно проста. Лишь в некоторых, очень редких случаях внешне скрытых артериовенозных аневризм может возникать соображение дифференциально-диагностического плана между склеротической систолической гипертонией и данной аневризмой. Последняя диагностируется с учетом всего изложенного.
Открытый артериальный проток (ductus Batalli) среди врожденных пороков сердца и магистральных сосудов составляет примерно 20%. У лиц старших возрастов это редкая болезнь. Незаращение артериального протока может быть единственным пороком или сочетаться с другими врожденными пороками сердца.
В клинической картине бывает ряд неспецифических субъективных проявлений, связанных с сердечной недостаточностью,- сердцебиение, одышка и др., или субъективные симптомы отсутствуют.
Иногда наблюдается общее недоразвитие, часто бледность, реже цианоз. Порок относится к белому типу, но в далеко зашедших стадиях при резком повышении давления в легочной артерии со сбросом крови справа налево или при выраженной сердечной недостаточности цианоз может развиться. Внешние изменения нередко отсутствуют.
Ряд симптомов связан с большим пульсовым давлением - пульс celer et altus и другие признаки. При пальпации области сердца определяется дрожание у основания, перкуторно - расширение сосудистого пучка влево, аускультативно - громкий, грубого тембра непрерывный систолодиастолический шум с максимумом во втором левом межреберье у грудины. Иногда шум только систолический, лучше выслушивается в положении больного лежа, чем стоя, ослабевает при натуживании и усиливается при сдавлении брюшной аорты. Акцент II тона на легочной артерии. Фонокардиограмма подтверждает аускультативную картину.
На ЭКГ бывает как срединное положение электрической оси сердца, так и отклонение ее влево или вправо с признаками гипертрофии соответствующих отделов. Рентгенологически: увеличение размеров сердца за счет левых и правых отделов, выбухание дуги легочной артерии, расширение и повышенная пульсация корней легких, усиленный сосудистый легочный рисунок. На рентгенокимограмме отмечается повышенная амплитуда зубцов прежде всего на аорте. Контрастная ангиокардиография, особенно аортография, обычно указывает на сброс крови из аорты в легочную артерию. Зондирование сердца устанавливает повышение давления в правых отделах сердца, легочной артерии и повышенное насыщение крови кислородом в легочной артерии.
Для артериального давления наиболее характерно снижение диастолического давления. Иногда при этом повышается систолическое давление и возникает систолическая гипертония. В основе ее почти те же патогенетические механизмы, что и рассмотренные при артериовенозной аневризме - повышенный сердечный выброс со сбросом 40-70% крови из аорты в легочную артерию.
Физическая нагрузка вызывает увеличение систолического давления и значительное снижение диастолического, вплоть до 0. Этот признак, вероятно, должен быть и при ряде других рассматриваемых систолических гипертоний.
После перевязки протока гемодинамические показатели, включая артериальное давление, нормализуются.
Дифференциальный диагноз склеротической систолической гипертонии с систолической гипертонией при незаращении артериального протока практически не проводится из-за большой редкости этого порока в старших возрастах. Если в порядке казуистики такая необходимость возникает, то диагностика открытого артериального протока больших трудностей обычно не вызывает.
Аортит. Артериальной гипертонией в основном сопровождается неспецифический панаортоартериит. Болезнь редкая, более свойственная молодому возрасту. В старших возрастах встречается как казуистика. Происхождение аутоаллергическое.
Клиническая картина разнообразна в зависимости от локализации патологического процесса: только в аорте с ее сужением или без изменения ее просвета, в почечных артериях, артериях дуги аорты, верхних или нижних конечностей, коронарных артериях и т. д. Субъективные расстройства обусловлены ишемией соответствующих органов, артериальной гипертонией и у некоторых больных - общим воспалительным процессом. Объективные симптомы общевоспалительного плана в виде небольшого повышения температуры тела, лейкоцитоза, увеличения СОЭ имеются у многих больных. Более чем у половины больных отмечается резко положительная реакция с антигеном из аорты. Пальпация обычно выявляет снижение пульсации соответствующих артерий. Снижена пульсация (при пальпации и на осциллограммах) артерий одной, двух, трех или всех четырех конечностей, сонных артерий в самых различных сочетаниях. При аускультации определяется систолический шум над местом поражения или ниже его - над аортой, почечными артериями, сонными и др. Рентгенологически выявляются изменения диаметра аорты, характера ее дуги, плотности стенки вплоть до отложения кальция. При контрастной аортографии определяются изменения, уточняющие характер, локализацию и протяженность процесса. В некоторых случаях обнаруживаются узуры ребер (коарктационный тип). Экскреторная урография и другие функциональные методы могут устанавливать относительно характерные нарушения почек в случае поражения почечных артерий. Бывают определенные изменения сосудов глазного дна.
Артериальная гипертония весьма характерна для неспецифического панаортоартериита. Она имеется более чем у 3/4 всех больных [Покровский А. В. и др., 1973]. Фактическая частота ее, по-видимому, еще большая, так как при поражении артерий всех конечностей повышенное артериальное давление обычным методом не выявляется. Между тем по косвенным признакам, прежде всего гипертрофии левого желудочка сердца, артериальная гипертония имеется. Характерна большая разница артериального давления в артериях по "горизонтали" (плечо - плечо, бедро - бедро) и по "вертикали" (бедро - плечо). В последнем случае в зависимости от локализации поражения давление в бедренных артериях может быть ниже или значительно выше, чем в плечевых.
Генез и характер гипертонии при неспецифическом панаортоартериите различны. Систолическая гипертония наблюдается при выраженном поражении аорты с потерей ее эластичности. Здесь прослеживается патогенетическая аналогия со склеротической систолической гипертонией старших возрастов (с учетом различий в этиологии и гистологических изменениях). Также преимущественно систолической бывает гипертония при данном заболевании, протекающем с коарктацией аорты. Артериит почечных артерий вызывает систолодиастолическую гипертонию по известному механизму при почечной ишемии. Церебро-ишемический генез обычно систолодиастолической гипертонии может быть в случае артериита сосудов, питающих головной мозг. В связи с возможным сочетанием указанных патогенетических вариантов гипертонии при неспецифическом панаортоартериите возникают различные типы повышения давления - преимущественно систолический или систолодиастолический, или даже диастолический.
Дифференцировать склеротическую систолическую гипертонию старших возрастов от систолической гипертонии при неспецифическом панаортоартериите приходится нечасто в связи с редкостью неспецифического панаортоартериита, особенно в старших возрастах. Но если такая необходимость возникает, то дифференциальная диагностика бывает сложной. Указанные поражения аорты и артерий при неспецифическом панаортоартериите можно расценить как атеросклеротические, особенно с учетом того, что некротически-язвенный атеросклероз сопровождается повышенной СОЭ. Нужен учет всей клинической картины. Особое значение для диагноза неспецифического панаортоартериита имеют наличие лихорадки, лейкоцитоза, антител к ткани аорты, данные контрастной аортографии.
Склероз Менкеберга - своеобразный распространенный кальциноз средней оболочки аорты и крупных артерий. Патология относительно редкая, встречается как в старших, так и молодых возрастах. Этиология неизвестна.
Клинически протекает относительно бессимптомно. При пальпации нередко обнаруживаются костной плотности артерии, в частности лучевые. Аорта и крупные артерии выглядят на обычной рентгенограмме как бы контрастированными. Бывает отложение кальция в виде узких колец с относительно равномерными промежутками между ними. Так как данный вид склероза-кальциноза не ведет, как правило, к стенозированию сосудов, клиническая картина ишемии того или иного органа обычно отсутствует. Склероз Менкеберга может сопровождаться систолической гипертонией. Это как бы крайний тип склеротической систолической гипертонии. Вместе с тем это и отдельная форма. Удивительно то, что при распространенном склерозе-кальцинозе Менкеберга артериальное давление бывает нередко нормальным. Можно предполагать, что это связано с включением определенных компенсаторных механизмов.
Дифференциальный диагноз между склеротической систолической гипертонией старших возрастов и систолической гипертонией при склерозе-кальцинозе Менкеберга не вызывает затруднений при наличии данных рентгенологического исследования (рис. 18). Иногда склероз Менкеберга можно заподозрить уже при пальпации артерий.
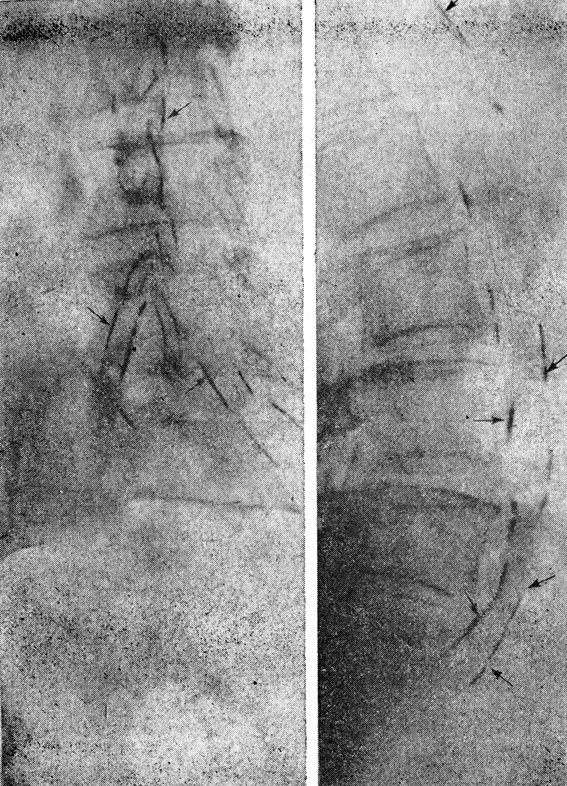
Рис. 18. Рентгенограммы больной 66 лет со склерозом Менкеберга. На протяжении 20 лет гипертоническая болезнь с систолодиастолическим повышением давления, последние 2 года - систолическая гипертония. Стрелкой указаны отложения кальция в стенке сосудов
Коарктация аорты* - врожденная аномалия развития аорты, относительно редкое заболевание, а в старших возрастах весьма редкое. По данным разных авторов, коарктация аорты среди врожденных пороков сердца и крупных сосудов составляет 5-10%. Иногда сочетается с другими врожденными пороками сердца. Близко к данной форме стоит коарктационный тип неспецифического панаортоартериита.
* (Рассматривается только взрослый тип.)
Клиническая картина обычно достаточно выражена, изредка болезнь протекает почти бессимптомно. Субъективно: головная боль, головокружения и прочие типичные для артериальной гипертонии жалобы; зябкость и усталость ног.
Объективная симптоматика складывается из трех синдромов: гипертония и избыточное или по крайней мере достаточное кровоснабжение верхней половины тела; гипотония (затем в ряде случаев гипертония) и в известной мере недостаточное кровоснабжение нижней половины тела; коллатеральное кровоснабжение.
Обычно больные достаточно физически развиты, с неизмененной окраской кожных покровов. Иногда при хорошем развитии верхней половины тела несколько менее развиты нижние конечности, но это своего рода крайний вариант. Выраженная пульсация артерий верхней половины: аорты в яремной ямке, каротидных артерий, артерий верхних конечностей и других. Пульс на a. nadialis бывает celer et altus. Ноги холодные с нерезко выраженными атрофическими проявлениями. Пульсация на артериях нижних конечностей снижена, что устанавливается пальпаторно и осциллографически.
Верхушечный толчок усилен. Границы сердца несколько расширены влево. Тоны сердца усилены. Акцент II тона на аорте. Систолический шум над областью сердца, между лопатками с широкой областью распространения. Он имеет два источника: само сужение и коллатерали. Иногда шум бывает слабый, ограниченный, например только в межлопаточной области, или отсутствует. Фонокардиография подтверждает данную аускультативную симптоматику. На ЭКГ отклонение электрической оси сердца влево с признаками перегрузки левого желудочка.
Рентгенологическое исследование выявляет увеличение сердца за счет левого желудочка, талия сердца хорошо выражена, конфигурация его приближается к аортальной. Справа тень сосудистого пучка выбухает за счет расширенной восходящей аорты, слева контур пучка сглажен. На рентгенокимограмме увеличены зубцы восходящей аорты и уменьшены зубцы нисходящей. Ряд дополнительных данных дает томография аорты. Уточняют наличие, место и протяженность стенозирования контрастная ангиокардиография, аортография. Рентгенография выявляет также узуры ребер, связанные с расширением межреберных артерий и высоким давлением в них.
Артериальная гипертония - практически обязательный симптом коарктации аорты. Она может протекать по систолическому типу, бывает регионарной - давление повышается в верхней половине тела, в частности в плечевых артериях, и снижается ниже места коарктации, в частности в артериях нижних конечностей. При сужении аорты до отхождения левой подключичной артерии артериальное давление может быть низким и на левой руке. Подобная локализация сужения с соответствующими клиническими симптомами наблюдается редко.
Генез данной гипертонии - повышение сопротивления на уровне сужения аорты. Кроме общих патофизиологических представлений, подтверждает этот генез исчезновение или смягчение гипертонии после реконструктивной операции, полностью восстанавливающей просвет аорты. Систолический характер гипертонии можно объяснить несколькими причинами: компенсаторным расширением резистивных сосудов микроциркуляторного русла, изменением состояния стенки аорты, наличием коллатерального кровообращения.
При коарктации аорты, кроме указанного основного патогенетического компонента артериальной гипертонии, определенную роль может играть ишемия почек в связи с сужением аорты выше места отхождения почечных артерий. Этот присоединяющийся почечный компонент усугубляет повышение артериального давления, особенно диастолического, в частности на ногах и в самих почках, что в свою очередь ведет к их органическому поражению. Это объясняет иногда неполную нормализацию системного артериального давления после реконструктивной операции.
Необходимость дифференцировать склеротическую систолическую гипертонию от систолической гипертонии при коарктации аорты возникает редко из-за большой редкости данной аномалии у лиц старших возрастов. Однако случаи коарктации аорты описаны не только в пожилом, но и старческом возрасте. Разница давления на руках и ногах, снижение пульсации на артериях ног, систолический шум над сердцем и аортой, характерные для коарктации аорты, в старших возрастах скорее будут отнесены за счет атеросклероза. Увеличение левого желудочка сердца может быть при любой гипертонии и атеросклеротическом кардиосклерозе. Наиболее существенными критериями для диагностики являются данные анамнеза и углубленного рентгенологического исследования- рентгеноскопии, рентгенографии, томографии, рентгенокимографии, даже без контрастной ангиокардиографии и аортографии, к которым вообще у лиц старших возрастов рекомендуется прибегать нечасто.
Токсический зоб - распространенное заболевание во всех возрастах, в том числе в пожилом и старческом.
Этиология: на фоне наследственно-конституциональной предрасположенности провоцирующими факторами являются психогенные воздействия, хронические инфекции (тонзиллит), прием препаратов йода и др. В последнее время на первый план выдвигаются аутоиммунные процессы. В основе патогенеза лежит повышенное образование тироидных гормонов (тироксина, трийодтиронина), специфическое действие которых состоит прежде всего в усилении обмена в тканях.
Клинические проявления обычно яркие, многообразные. Жалобы на раздражительность, слабость, потливость, похудание, сердцебиения, боль в области сердца, расстройства органов пищеварения, увеличение щитовидной железы и др.
Объективно: похудание, повышенная возбудимость, тремор, глазные проявления - блеск глаз, экзофтальм, симптомы Грефе, Штельвига, Мебиуса и др., диффузное или узловатое увеличение щитовидной железы.
Изменения сердечно-сосудистой системы: пульс frequens, часто аритмичный, celer et altus. Расширение границ сердца во все стороны. Верхушечный толчок усилен. Тоны сердца громкие. Систолический шум у верхушки и в других точках выслушивания, часто громкий, продолжительный, грубого тембра. Очень редко бывает диастолический шум на аорте, по левому краю грудины (изменения артериального давления и других показателей гемодинамики см. далее). Постепенно развивается недостаточность кровообращения.
На ЭКГ - тахикардия и другие нарушения ритма (мерцательная аритмия, экстрасистолия и др.), проводимости, признаки дистрофических изменений миокарда и усиления симпатического влияния.
При рентгенологическом исследовании сердца может быть митральная конфигурация, увеличены все его отделы, в частности левый желудочек, возбужденная пульсация с увеличением зубцов кимограммы.
Ряд изменений имеется на электрокимограмме, в фазовой структуре сокращений сердца, сфигмограмме и флебограмме и др.
Часто субфебрильная температура. Изменения крови чаще в виде наклонности к цитопении.
Основной обмен повышен. Повышенное поглощение радиоактивного йода щитовидной железой, повышение в крови содержания Т3 и Т4 прямо указывают на повышение функции щитовидной железы. Повышено содержание связанного с белком йода крови. Содержание холестерина крови снижено.
Отмечается также ряд других симптомов со стороны различных органов и систем: психические расстройства, оживленные рефлексы, изменения кожи и ее придатков, мышц, костной системы, печени, желудочно-кишечного тракта и т. д.
Артериальное давление при токсическом зобе может быть нормальным, повышенным за счет систолического давления при нормальном или сниженном диастолическом, повышенным за счет и систолического, и диастолического давления, может быть снижено диастолическое давление при нормальном систолическом. Наиболее характерны систолическая гипертония или снижение диастолического давления без изменения систолического. Артериальная гипертония, связанная с тиреотоксикозом, проходит после его излечения.
Патогенез систолической гипертонии при тиреотоксикозе следующий. Минутный и ударный объемы сердца увеличены. Масса циркулирующей крови, скорость кровотока увеличены. Сосуды микроциркуляторного русла на периферии зияют. Артериовенозные анастомозы расширены и представляют собой фактически артериовенозные фистулы. В связи с этим систолическое давление повышается, а диастолическое снижается, иногда до 0.
Диагноз тиреотоксикоза обычно трудностей не вызывает. Однако иногда дифференциальная диагностика склеротической систолической гипертонии и систолической гипертонии при тиреотоксикозе усложняется. Токсический зоб, особенно в старших возрастах, может протекать под маской первичной сердечно-сосудистой патологии, когда нет видимого увеличения щитовидной железы, глазных симптомов, похудания. Тремор расценивается как одно из проявлений паркинсонизма (хотя при токсическом зобе он мелкий, а при паркинсонизме - крупный, есть и переходные формы). Тахикардия бывает в пределах 90-100 сокращений в минуту, как иногда и у больных склеротической систолической гипертонией, осложнившейся сердечной недостаточностью. В этих трудных для диагностики случаях наряду с общей клинической картиной особое значение приобретают данные лабораторных исследований - определение функции щитовидной железы с помощью радиоактивного йода, основного обмена, холестерина крови. Повышенная функция щитовидной железы и повышение основного обмена не свойственны больным со склеротической систолической гипертонией. Уровень холестерина при склеротической систолической гипертонии нормальный или повышенный, но не снижен, как при токсическом зобе.
Хемодектома каротидного гломуса - заболевание довольно редкое, встречается в разных возрастах, включая старческий. Как правило, опухоль доброкачественная, но в 10-20% случаев бывает злокачественной с метастазированием. Описаны двусторонние хемодектомы. Этиология неясна.
Клинически опухоль может не проявляться. Наряду с этим бывают субъективные и объективные изменения местного и общего характера. Встречаются жалобы на боль в области самой опухоли, в шее, зубные невралгии, потерю голоса, стенотическое дыхание, одышку, дисфагию, головную боль, головокружения, обморочные состояния.
Опухоль может быть видимой глазом или только прощупывается на боковой поверхности шеи в области бифуркации общей сонной артерии, у угла нижней челюсти, размером от 1 до 10 см в диаметре. Обычно опухоль безболезненная, плотная, с кожей не спаяна, подвижна в горизонтальном направлении и не смещается в вертикальном. Над опухолью или рядом с ней прощупывается пульсирующая сонная артерия. Отделить опухоль от артерии не удается. Над опухолью выслушивается звучный систолический шум. При контрастной ангиографии наблюдаются смещение наружной и внутренней сонных артерий, увеличение угла между ними, богатая сеть сосудов самой опухоли. В сомнительных случаях возможна пункционная биопсия.
Если артериальное давление при хемодектоме меняется, то наиболее характерно его снижение, в связи с тем что опухоль давит на барорецепторы и вызывает депрессорный рефлекс. Существует даже диагностическая проба - в случае хемодектомы надавливание на опухоль ведет к снижению системного артериального давления.
Но при хемодектоме может наблюдаться и систолическая гипертония. Нам пришлось наблюдать больного, у которого была клиническая картина аортальной недостаточности: систолическая гипертония с диастолическим давлением до 0, "пляска" каротид, пульс celer et altus, капиллярный пульс, громкие систолический и диастолический шумы над сердцем, больше над его основанием.
Больной погиб при явлениях сердечной недостаточности. Клинический диагноз: недостаточность клапанов аорты. При патологоанатомическом исследовании обнаружена каротидная хемодектома, которая клинически была просмотрена. Клапанный аппарат сердца оказался не пораженным.
Механизм развития систолической гипертонии, при которой особенно сниженно диастолическое давление, не вполне ясен. Возможны рефлекторные или гуморальные влияния. При этом, однако, уместно вспомнить, что каротидная железа рассматривается в связи со строением ее сосудистой системы как своеобразный артериовенозный анастомоз. Может быть, хемодектома в некоторых случаях усиливает функцию этого анастомоза, приводя к развитию клинической картины артериовенозной аневризмы. Приведенное наблюдение укладывается в эту клиническую картину.
Дифференциальный диагноз склеротической систолической гипертонии и систолической гипертонии при хемодектоме может проводиться, если думать о казуистике. Диагноз хемодектомы ставится прежде всего на основании пальпации опухоли с учетом указанных особенностей.
Болезнь Педжета (деформирующая остеодистрофия). Заболевание в его развернутой форме, рассматриваемой здесь, нечастое, более свойственно старшим возрастам (оно может возникать в ранних возрастах, но проявляться в старших). Этиология неизвестна, в основе болезни лежит дистрофический процесс в костях с их усиленной перестройкой и деформацией.
Клинически может протекать бессимптомно. В других случаях больные жалуются на боль в костях, особенно ног, в поясничном и крестцовом отделе позвоночника в сочетании с корешковыми болями, искривление конечностей и позвоночника с нарушением походки, увеличение головы, иногда резкую головную боль, глухоту, нарушение зрения. При объективном осмотре можно выявить различные изменения костей, преимущественно нижних конечностей, позвоночника, черепа - большой мозговой череп при малом лицевом. Часто возникают патологические переломы костей, нередко - саркома костей. Наряду с множественным поражением костей, а именно эта форма представляет интерес с позиций систолической гипертонии, бывают монооссальные формы.
Рентгенологически выявляется деформация костей. Корковый слой имеет грубоволокнистое строение, утолщается со стороны костномозгового канала и снаружи. Костно-мозговой канал в трубчатых костях истончается или исчезает. Там, где губчатое вещество сохраняется, балки разреживаются и утолщаются. Позвонки, например, приобретают строение рамы: массивные костные балки губчатого вещества располагаются рядом с корковым слоем и разреживаются в центре позвонка. В утолщенных костях свода, черепа чередуются участки разрежения и уплотнения. Характерны переломы диафизов больших трубчатых костей со строго поперечной линией перелома, так называемый банановый перелом.
При болезни Педжета бывает систолическая гипертония. В основе ее лежит повышенный сердечный выброс со снижением общего периферического сопротивления. Первопричина - развитие артериовенозных анастомозов в перестроенных костях.
Диагноз болезни Педжета при рентгенологическом исследовании костей нетруден. Обычно несложна и дифференциальная диагностика склеротической систолической гипертонии и систолической гипертонии при болезни Педжета.
Бери-бери - относительно частое заболевание в тропических и субтропических странах, особенно Восточной Азии, Африки, Южной Америки. В большинстве других стран - редкое. Наблюдается в различных возрастах, включая старшие. Этиология: Вг авитаминоз, возникающий часто у лиц, основным видом питания которых является полированный рис.
Клиническая картина состоит в основном из двух синдромов: полиневрита и сердечно-сосудистых расстройств. Больные жалуются на общую слабость, потерю аппетита, головную боль, расстройства сна, слабость в ногах, неуверенность походки или даже невозможность двигать ногами, парестезии, сердцебиение, одышку, отеки.
Объективно отмечаются значительные отеки (отечная форма) или резкое истощение без отеков (сухая форма). Симптомы полиневрита бывают в первую очередь на нижних конечностях, развиваются парезы и параличи. Мышцы, особенно икроножные, сначала уплотняются, становятся резко болезненными, затем наступает их атрофия.
Сердечно-сосудистая система: пульс frequens, celer et altus, разлитой сердечный толчок, размеры сердца увеличены, систолический шум у верхушки, набухшие, пульсирующие шейные вены и печень. На ЭКГ - изменения, характерные для выраженной миокардиодистрофии. При рентгенологическом исследовании отмечается увеличение сердца главным образом за счет правого желудочка. Вообще для бери-бери характерно выраженное поражение правых отделов сердца при небольших изменениях левых отделов.
Бывает злокачественная форма с летальным исходом за 2-3 дня.
При бери-бери наблюдается систолическая гипертония, в основе которой лежит увеличенный сердечный выброс при сниженном общем периферическом сопротивлении за счет расширения резистивных сосудов микроциркуляторного русла.
Дифференциальный диагноз между склеротической систолической гипертонией и симптоматической, систолической гипертонией при бери-бери больших затруднений не вызывает. Для средних и северных широт это неактуально. Однако надо помнить о возможности бери-бери в виде казуистических случаев и в странах, для которых оно необычно.
Анемия - частое заболевание во всех возрастах, в том числе старших. Фактически это большая группа отдельных форм. Часто анемия является лишь одним из симптомов разных болезней, этиология и патогенез которых чрезвычайно различны.
Больные жалуются на слабость, головокружение, сердцебиения, одышку и многое другое в зависимости от вида анемии, ее выраженности и продолжительности. Объективно: бледность кожных покровов и слизистых оболочек, расширение границ сердца, систолический шум над областью сердца, особенно у верхушки, на сосудах. Как весьма редкое явление бывает функциональный диастолический шум в точках, характерных для аортальной недостаточности. Некоторые изменения сердца, свойственные миокардиодистрофии, снижение вязкости крови, ускоренный ток крови выявляются с помощью инструментальных методов.
Обязательный симптом анемии, суть болезни - снижение концентрации гемоглобина и, как правило, числа эритроцитов. Уточняется наличие анемии путем определения количества гемоглобина и эритроцитов во всем кровяном русле с расчетом на килограмм массы тела больного; таким образом устанавливают, имеется ли истинная анемия или ложная из-за гидремии.
Для анемии характерно сниженное или нормальное артериальное давление, но бывает при ней и систолическая гипертония, в основе которой лежит повышенный сердечный выброс и сниженное периферическое сопротивление на уровне резистивных сосудов микроциркуляторного русла в связи с их расширением и снижением вязкости крови. Ликвидация анемии нормализует давление.
Диагноз анемии прост, потому не возникает трудностей и в дифференциальной диагностике склеротической систолической гипертонии и систолической гипертонии при анемии.
Лихорадка - состояние столь распространенное и хорошо известное, что в рамках обсуждаемого вопроса представляется нецелесообразным приводить какие-либо справочные сведения (которые в этом случае в отличие от предыдущих были бы слишком обширными).
Лихорадка может сопровождаться различными изменениями артериального давления, включая систолическую гипертонию. Последняя развивается в связи с увеличением сердечного выброса при снижении общего периферического сопротивления на уровне резистивных сосудов микроциркуляторного русла из-за расширения. Отличие от склеротической систолической гипертонии очевидно.
Систолическая гипертония (с существенно не измененным диастолическим давлением) наблюдается иногда еще при некоторых, кроме рассмотренного токсического зоба, эндокринных заболеваниях: гипотиреозе, гиперкортицизме и особенно часто при сахарном диабете. Насколько она является симптоматической систолической гипертонией, отличной от склеротической систолической гипертонии, - вопрос открытый. Скорее это единое состояние, связанное с однотипным повышением ригидности аорты и крупных артерий, а данные эндокринные нарушения способствуют этому процессу.
В ряде случаев при заболеваниях и состояниях, сопровождающихся симптоматической систолической гипертонией, может быть сочетание ее со склеротической систолической гипертонией (у лиц старших или близких к ним возрастов). Возможен вариант, когда при одном из названных заболеваний или состояний у конкретных больных нет компонента симптоматической систолической гипертонии, а имеется лишь склеротическая систолическая гипертония. Такое положение может быть при многих рассмотренных заболеваниях и состояниях. (В случае тиреотоксического зоба сочетание со склеротической систолической гипертонией мало вероятно, хотя полностью и не исключено.) Возможно также сочетание с гипертонической болезнью, которая при данных заболеваниях и состояниях может потерять свой диастолический компонент. Много реже у одного больного бывает сочетание различных, рассмотренных в этой главе, симптоматических систолических гипертоний.
Наличие склеротической систолической гипертонии или гипертонической болезни при каком-либо из заболеваний или состояний, которое сопровождается симптоматической систолической гипертонией, ведет к существенному повышению систолического давления, а при гипертонической болезни и относительному повышению диастолического. Это особенно демонстративно в случаях таких заболеваний и состояний, которые сами по себе сопровождаются не столько повышением систолического давления, сколько снижением диастолического.
Диагностика данных сочетаний довольно сложна. Думать о них приходится особенно в тех случаях, когда наблюдается высокая систолическая гипертония при патологии, которой свойственно лишь умеренное повышение систолического давления. Например, симптоматическая систолическая гипертония при аортальной недостаточности редко сопровождается максимальным давлением выше 160 мм рт. ст. Если систолическое давление выше, достаточно вероятным является одно из указанных сочетаний - с гипертонической болезнью или склеротической систолической гипертонией, когда речь идет о больном соответствующего возраста. В ряде случаев решение вопроса возможно через определенное время после лечения, например после ликвидации анемии, лихорадки, операций.
Незначительное повышение систолического давления в случае резко сниженного диастолического при прочих равных условиях скорее свидетельствует о наличии симптоматической, чем склеротической систолической гипертонии.
При дифференциальной диагностике систолических гипертоний целесообразно учитывать, что только несколько из симптоматических систолических гипертоний так же, как склеротическая систолическая гипертония, являются гипертониями сопротивления (аортит, коарктация аорты, склероз Менкеберга). Все остальные - гипертонии повышенного выброса, гиперкинетические, потому при дифференциальной диагностике склеротической систолической гипертонии с симптоматическими систолическими гипертониями, кроме учета клинической картины, в неясных случаях рекомендуется еще инструментальное определение сердечного выброса и сопротивления. Однако в обычной врачебной практике такая необходимость возникает редко.
|
ПОИСК:
|
© GELIB.RU, 2013-2019
При использовании материалов проекта обязательна установка активной ссылки:
http://gelib.ru/ 'Геронтология и гериатрия'
При использовании материалов проекта обязательна установка активной ссылки:
http://gelib.ru/ 'Геронтология и гериатрия'